Avant propos
Cette intoxication dominée par des signes neuropsychiques est également connue sous le nom de syndrome myco-atropinien, syndrome iboténique ou encore de syndrome atropinoïde.
Espèces responsables
- Amanita muscaria et variétés
- Amanita pantherina et variétés
- Amanita gemmata et variétés
Amanita pantherina, à qui l’on doit l’appellation de ce syndrome, est considérée comme le chef de file de ce type d’intoxication pour sa teneur la plus élevée en substances toxiques. Amanita gemmata est cataloguée à « toxicité variable » et Amanita muscaria se caractérise par son usage ethnomycologique largement répandu.
Période d'incubation
Le syndrome panthérinien est un syndrome précoce dit à incubation courte puisqu’elle dure généralement de 1 à 3 heures.
Mécanismes de toxicité
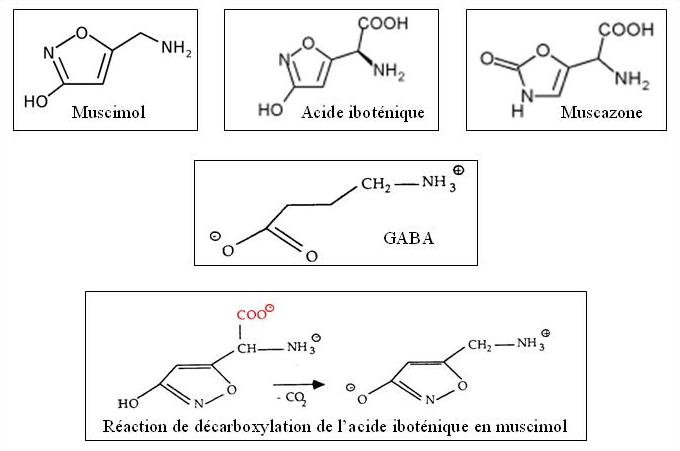
La concentration toxinique est variable d’une espèce à l’autre. Les troubles psychiques sont imputables à des dérivés isoxazoliques dont le premier à avoir été isolé fut l’acide iboténique.
Cet acide n’exerce que des effets sur la circulation périphérique mais se décarboxyle rapidement en muscimol (= panthérine ou agarine), une substance très proche de l’acide gamma amino-butyrique ou GABA, neuro-transmetteur inhibiteur du système nerveux central. Le muscimol peut ainsi traverser la barrière hémato-encéphalique et agirait par blocage compétitif des récepteurs cérébraux du GABA, lui conférant ainsi ses propriétés neurotoxiques psychodysleptiques.
La muscazone, autre alcaloïde isolé, possède les mêmes activités sur la circulation périphérique que l’acide iboténique et semble jouer avec ce dernier un rôle potentialisateur de la toxicité du muscimol.
Les formules chimiques de ces trois toxines, du GABA et la réaction de décarboxylation périphérique de l’acide iboténique en muscimol sont observables sur la figure suivante.
Manifestations cliniques
Après une période de latence relativement brève après l’ingestion de l’amanite toxique, les premiers signes cliniques neuropsychiques font leur apparition. La personne intoxiquée est alors sujet à :
- une agitation psychomotrice, avec possibilité de crise convulsive notamment avec l’Amanite panthère.
- une sensation d’euphorie et de flottement.
- une ivresse furieuse.
- des hallucinations visuelles (vision colorée et dédoublement d’image) et auditives.
- des délires oniriques plus ou moins intenses.
- une confusion.
- une alternance de phases d’agitation et de phases de somnolence.
Les symptômes d’excitation cèdent la place en quelques heures à un sommeil profond et comateux, le sujet n’ayant au réveil que de vagues souvenirs et une sensation de malaise. Ses nerfs ayant été fortement stimulés, le moindre effort se traduira par des réactions physiques exagérées (exemple : faire un bon énorme pour franchir un petit obstacle).
Les troubles nerveux caractéristiques du syndrome atropinoïde s’accompagnent de manifestations sympathiques comme :
- tachycardie
- mydriase
- hypo-sialorrhée et sécheresse des muqueuses par action périphérique anti-cholinergique du muscimol
Des troubles digestifs banaux, inconstants et modérés peuvent enfin compléter ce tableau clinique avec notamment :
- brûlure gastrique
- diarrhées
- nausées et vomissements
Prise en charge
Une intoxication de type syndrome panthérinien est de sévérité variable selon l’espèce consommée. De même, cette impossibilité de prédire les conséquences d’une ingestion résulte de ce que la quantité de toxines contenues dans le champignon varie selon la saison, le lieu de croissance, la méthode de cuisson et d’ingestion mais aussi de l’état psychologique de l’individu. Ainsi l’Amanite tue-mouches est consommée à faible dose à des fins hallucinogènes et aphrodisiaques (cf. monographie d’Amanita muscaria) sans conséquence majeure, hormis chez les sujets atteints de problèmes cardio-vasculaires, tandis que l’ingestion d’Amanita pantherina peut présenter une issue fatale lors de cas isolés.
Le traitement de ce mycétisme est essentiellement symptomatique. Il consiste en :
- une surveillance jusqu’à la disparition totale des signes cliniques (environ 24 heures)
- une compensation éventuelle des pertes hydro-électrolytiques consécutivement aux troubles digestifs
- l’administration de sédatifs à faible dose afin d’apaiser les manifestations délirantes : diazépam (Valium®), chlorpromazine (Largactil®), etc.
- un lavage gastrique, plus éventuellement une purge (sirop d’Ipéca)
Il conviendra de ne pas administrer d’alcool, d’atropine ou de teinture de Belladone afin d’éviter une exacerbation des symptômes.